Государственные и частные системы финансирования здравоохранения в европейских странах на примере Финляндии
Бобырь Н.С.1, Левченко Е.А.1
1 Финансовый университет при Правительстве Российской Федерации, Россия, Москва
Скачать PDF | Загрузок: 2
Статья в журнале
Креативная экономика (РИНЦ, ВАК)
опубликовать статью | оформить подписку
Том 15, Номер 5 (Май 2021)
Цитировать:
Бобырь Н.С., Левченко Е.А. Государственные и частные системы финансирования здравоохранения в европейских странах на примере Финляндии // Креативная экономика. – 2021. – Том 15. – № 5. – С. 1977-1994. – doi: 10.18334/ce.15.5.112159.
Эта статья проиндексирована РИНЦ, см. https://elibrary.ru/item.asp?id=46184887
Аннотация:
Финансирование системы здравоохранения для развитых стран является многофакторной проблемой, требующей решения с целью повышения качества жизни населения, постоянного роста качества медицинских услуг, при этом не увеличивая фискальную нагрузку на работодателей и домохозяйства. С целью изучения зарубежного опыта по данной проблематике, в статье рассмотрена и обоснована значимость различных источников финансирования для устойчивости системы здравоохранения страны на примере Финляндии. Изучено влияние особенностей системы здравоохранения Финляндии, которые выражены в высокой децентрализации в рамках двухуровневой системы управления и неравномерного распределения населения по всей территории страны, на эффективность предоставления медицинских услуг населению. Отражена взаимосвязь динамики объемов финансирования и средней продолжительности жизни в Финляндии, которая неизменно увеличивается в последние десятилетия. Выделены основные направления реформирования системы медицинского обеспечения, реализуемые в настоящее время в Финляндии, а также дополнительные затраты Правительства на реализацию мер по борьбе в коронавирусом (COVID-19).
Ключевые слова: социальное обеспечение, здравоохранение, медицинское страхование, государственные расходы, Европейский Союз, Финляндия, коронавирус
JEL-классификация: H51, I13, I18, I38
В издательстве открыта вакансия ответственного редактора научного журнала с возможностью удаленной работы
Подробнее...
Введение
В европейских странах в последние два десятилетия предпринимаются попытки активизировать рыночный механизм в здравоохранении на основе привлечения добровольных медицинских страховых взносов, развития системы ДМС (добровольного медицинского страхования). В странах Европейского союза (ЕС) действует преимущественно государственное финансирование здравоохранения, что обусловлено интересом государства в улучшении здоровья нации, увеличении продолжительности жизни и улучшении демографической ситуации [1, с. 128] (Oganesyan, 2013, р. 128). Функции системы здравоохранения разнообразны, однако сводятся в несколько блоков:
1. Предоставление услуг. Предполагает обеспечение медицинскими услугами индивидуально по отношению к каждому пациенту, а также проведение мероприятий по профилактике и предупреждению болезней и мероприятий, направленных на пропаганду здорового образа жизни.
2. Стратегическое управление. Совокупность регулирующих мер, механизмов и инструментов их реализации, в т. ч. системы прозрачного мониторинга и оценки текущей деятельности, организационное обеспечение руководства и подотчетности учреждений здравоохранения.
3. Финансирование. Сбор и распределение финансовых средств между поставщиками услуг с целью достижения справедливости, транспарентности, а также предупреждения затрат, которые связаны с наличными выплатами за использование оказываемых медицинских услуг и предоставлением стимулов с целью эффективного и высококачественного медицинского обслуживания.
Несмотря на потребность в сокращении государственных расходов на здравоохранение в странах ЕС, многие исследователи отмечают ограниченную способность системы ДМС ослаблять фискальное давление, которая не позволяет эффективно восполнить рост государственных расходов на финансовое обеспечение медицинских услуг, особенно в странах с высокой долей частных расходов на здравоохранение [7] (Tomson, Kutzin, Cashin, Jakab, 2010). Также, как отмечают в своей работе исследователи А. Саган и С. Томпсон [6] (Sagan, Tomson, 2016), при изучении развития системы ДМС в стране необходимо учитывать особенности региональных рынков медицинских услуг стран ЕС, национального контекста, различия в эффективности государственных расходов на здравоохранение и историческом развитии рынков социальных услуг.
В соответствии с обозначенными проблемами определена цель настоящего исследования – определение значительного влияния развития системы добровольного (частного) финансирования услуг здравоохранения в стране на качество оказываемых медицинских услуг через показатель продолжительности жизни. При этом авторами допускается, что средняя продолжительность жизни в стране – это комплексный показатель, отражающий влияние совокупности факторов.
Финансирование медицинских услуг в Финляндии
Рассмотрим опыт Финляндии, где право на получение бесплатных медицинских услуг, гарантированное государством, имеют граждане Финляндии, а также лица, имеющие Медицинскую карту европейского страхования, свидетельство на право получения медицинского обслуживания от государственной организации KELA (например, официально работающие в Финляндии нерезиденты). Кроме того, жители отдельных государств (Северной Европы, Великобритании, Северной Ирландии, Австралии) имеют право на получение услуг по предъявлении паспорта. Иные категории граждан, в том числе незаконные мигранты, имеют право получать медицинские услуги по месту обращения, самостоятельно оплачивая стоимость таких услуг.
Функции по организации медицинского обслуживания и социального обеспечения населения несут на себе муниципалитеты, взимая обязательные платежи на медицинское страхование в местные бюджеты. Еще одним источником государственного финансирования системы здравоохранения являются субсидии муниципалитетам из бюджета центрального правительства, оказывая поддержку муниципальному сектору, который несет основную часть расходов.
Таким образом, в Финляндии используется многоканальная система финансирования здравоохранения, при этом задействовано несколько источников финансовых ресурсов:
- государственное финансирование или финансирование в рамках обязательного медицинского страхования (государственное/обязательное страхование). Финансирование осуществляется непосредственно работодателем либо социальной службой путем прямой компенсации затрат медицинских организаций и Центров здоровья в зависимости от объема оказанных медицинских услуг;
- добровольное (дополнительное) медицинское страхование (ДМС) и частные фонды представлены неправительственными организациями и частными корпорациями, созданными с целью компенсации затрат на отдельные виды медицинских услуг за счет добровольных взносов застрахованных,
- частные платежи населения и домохозяйств из собственных средств на оплату услуг медицинских организаций и приобретение лекарств.
Большая часть «частных» расходов осуществляются за счет выплат, производимых из собственных ресурсов домохозяйств, направляемых на финансирование расходов на амбулаторную медицинскую помощь, стоматологические услуги, фармацевтику. Частное страхование и ДМС играет относительно незначительную роль в финансировании здравоохранения [11].
По показателю соотношения частного и государственного финансирования здравоохранения среди стран в США наибольшая доля приходится на государственное финансирование и составляет 84,5% всей суммы затрат на здравоохранение, в Финляндии и Польше – 75,3% и 71,8% соответственно [11]. В целом по приведенным странам 50–85% расходов покрываются за счет государственного финансирования, что свидетельствует о приоритетной роли государства в сфере оказания медицинских услуг (рис. 1).
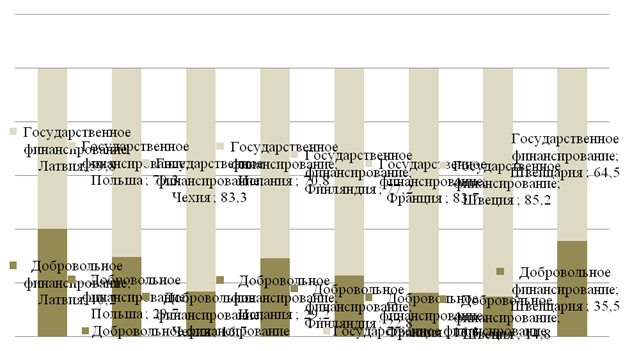
Рисунок 1. Структура источников финансирования системы здравоохранения населения по странам в 2019, %
Источник: составлено авторами на основе официальных данных Организации экономического сотрудничества и развития (ОЭСР) [3].
Динамика затрат на финансирование здравоохранения за последние 6 лет в Финляндии представлена на рисунке 2. Общие затраты на здравоохранение включают конечное потребление товаров и услуг в области здравоохранения, в том числе индивидуальную медицинскую помощь (лечебно-профилактические, реабилитационные и вспомогательные услуги, оплата лекарств и медицинских товаров), а также затраты на проведение общественных мероприятий по профилактике здорового образа жизни среди населения в целом и предупреждению отдельных заболеваний без учета инвестиций в сектор здравоохранения.
Наибольшие темпы роста затрат на здравоохранение, как государственных, так и частных, пришлись на период с 1995 по 2010 год. В этот период шло активное развитие Европейского союза как единого экономического пространства, в котором и нормы оказания социальных, в том числе медицинских, услуг должны соответствовать единым утвержденным стандартам.
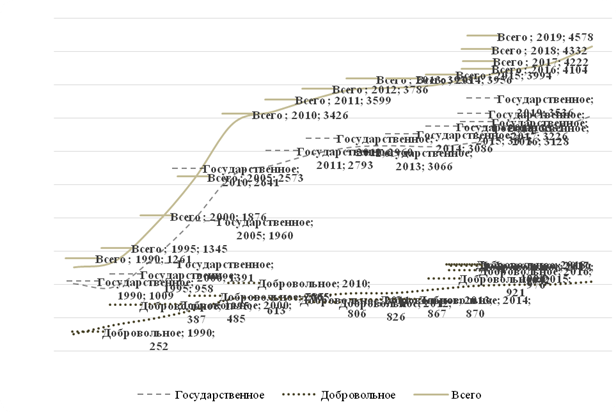
Рисунок 2. Динамика расходов на здравоохранение в Финляндии за период с 1990 по 2019 г., $ США на душу населения
Источник: составлено авторами на основе официальных данных Организации экономического сотрудничества и развития (ОЭСР) [3].
Так, на фоне роста общих расходов на финансирование рассматриваемой сферы стоит отметить, что в среднем процентном значении темп прироста добровольного финансирования выше и составил 12,5%, в то время как прирост государственного финансирования составил 11,2% в среднем за рассматриваемый период (рис. 3). Таким образом, первоначально в Финляндии был сделан шаг к увеличению медицинских расходов за счет личных средств граждан, но в дальнейшем динамика свидетельствует, что без значительного участия государства оказание медицинских услуг на качественном уровне невозможно. Так, доля «частных» расходов в структуре затрат на медицинские услуги уменьшилась с максимального значения в 28,8% в 1995 году до 22,8% в 2019 году.
Таким образом, государственное финансирование занимает большую часть расходов на медицинское обслуживание населения, за период с 2015 по 2019 г. доля обязательного финансирования (со стороны государства) занимала устойчивый уровень в диапазоне от 76,2% до 77,2% (рис. 3).
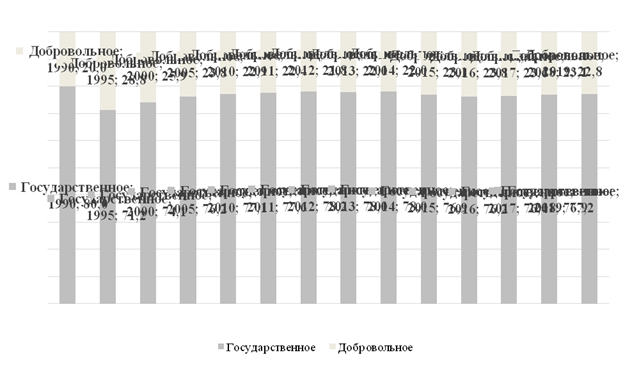
Рисунок 3. Структура финансирования затрат на здравоохранение в Финляндии за период с 1990 по 2019 г., %
Источник: составлено авторами на основе официальных данных Организации экономического сотрудничества и развития (ОЭСР) [3].
Финская система здравоохранения охватывает почти все население, но и частные доплаты за отдельные виды услуг могут быть высокими. Все жители имеют право на медицинское обслуживание, хотя обслуживание и набор предоставляемых услуг шире для тех, кто находится в профессиональных организациях по здравоохранению, кто имеет частную страховку. Стоит отметить, что некоторые процедуры, оказываемые населению, полностью покрываются расходами государства (например, лечение некоторых инфекционных заболеваний, иммунизация, предоставление медицинского пособия), также за счет государственных средств проводится возврат денег населению в размере 40%, 65% или 100% от стоимости медикаментов в зависимости от степени тяжести заболевания. Однако есть перечень услуг, расходы на которые осуществляются только за счет собственных средств получателя медицинских услуг.
Система здравоохранения в Финляндии имеет два уровня: национальный и местный. На национальном уровне Министерство социальных вопросов и здравоохранения отвечает за развитие и проведение политики и реформ в области здравоохранения. Муниципальное медицинское обслуживание и система Национального медицинского страхования обеспечивают доступ к медицинским услугам для получателей услуг. Местные органы власти (более 300 муниципалитетов) играют ключевую роль в приобретении и предоставлении медицинских услуг. Они финансируют и организуют (часто совместно) предоставление широкого спектра медицинской помощи. Муниципалитеты несут ответственность за проведение скрининговых исследований в соответствии с государственной программой с целью выявления рака молочной железы и рака шейки матки, общее ультразвуковое исследование на ранней стадии беременности, а также перинатальный скрининг. Также программой предусматривается, что муниципалитет может проводить и другие скрининговые исследования, направленные на выявление болезней на ранних стадиях.
Национальный Институт социального страхования (NHI) управляет системой обязательного национального медицинского страхования (НМС). В рамках НМС средства выплачиваются на приобретение лекарственных препаратов, на компенсацию дорожных расходов, а также на пособия по болезни и пособия по беременности и родам. На практике NHI также субсидирует охрану труда: в Финляндии работодатели обязаны страховать (финансировать) медицинские услуги для своих работников (около 1/2 социальных расходов работодателей составляют расходы на здравоохранение).
Система Института социального страхования финансируется за счет обязательных взносов работающих, в то время как первичная и стационарная помощь финансируется за счет обязательных платежей, собранных муниципалитетами, а также субсидий от Национального Правительства. Однако из-за высокого уровня децентрализации и неравномерного распределения населения по всей территории страны наблюдается низкая эффективность работы системы в целом. Отмечается, что у работающего населения «более свободный» доступ к медицинскому обслуживанию, чем у безработных или пенсионеров, где неэффективность системы проявляется в долгом ожидании получения медицинской услуги и других проблемах.
Все большим спросом пользуется система добровольного (дополнительного) медицинского страхования у работающего населения, так как позволяет сократить платежи на приобретение лекарств и покрыть услуги частной медицинской помощи. Среди причин перехода на ДМС отмечается стремление избежать длительного ожидания муниципальной помощи, что особенно актуально для детей, получить более широкий спектр медицинских услуг в том числе и у частных поставщиков услуг, а также бытующее мнение, что качество оказываемых услуг в частном секторе выше, чем в муниципальном. Так, в 2012 году 18% населения имели страховку по ДМС. Однако данное медицинское страхование до настоящего времени является второстепенным, обеспечивая дополнительное к муниципальному покрытие расходов в системе здравоохранения [6] (Sagan, Tomson, 2016).
Несмотря на отдельные недостатки системы, средняя продолжительность жизни в Финляндии увеличилась почти на четыре года между 2000 и 2019 гг. и почти на один год выше, чем в среднем по ЕС (в общем средняя продолжительность жизни при рождении в Финляндии и по ЕС составляет 81,7 и 80,9 лет соответственно).
Гипотеза
Исследуем гипотезу об относительной эффективности системы частного (добровольного) финансирования медицинского обслуживания по сравнению с государственным финансированием здравоохранения.
Для целей исследования использованы статистические данные ряда европейских стран за последние несколько лет по статистическим данным организации ОЭСР. Возьмем страны с различным уровнем социального обеспечения, географических условий и уровнем жизни в целом: Испания, Латвия, Польша, Финляндия, Чехия, Швеция, Швейцария. Также справочно приведены данные по Российской Федерации. Определим зависимость доли частного финансирования в общих затратах на здравоохранение и показателя средней продолжительности жизни. Для этого используем данные, представленные в таблице 1. Определив тесноту связи указанных показателей за четыре соответствующих периода, можно выделить три кластера стран: с обратным влиянием показателей; страны, показывающие слабую взаимосвязь, и страны с тесной взаимосвязью и достаточным влиянием частного финансирования на среднюю ожидаемую продолжительность жизни.
Таблица 1 Данные для расчета взаимосвязи системы финансирования и продолжительности жизни при рождении по странам
|
Страна
|
2019 год
|
2018 год
|
2017 год
| ||||||||
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
| |||
|
Латвия
|
0,4019
|
0,5981
|
75,3
|
0,4260
|
0,5740
|
74,9
|
0,4267
|
0,5733
|
74,75
| ||
|
Польша
|
0,2969
|
0,7031
|
78,7
|
0,2821
|
0,7179
|
77,7
|
0,1654
|
0,8346
|
77,85
| ||
|
Чехия
|
0,1669
|
0,8331
|
79,4
|
0,1740
|
0,8260
|
79,1
|
0,1789
|
0,8211
|
79,05
| ||
|
Испания
|
0,2923
|
0,7077
|
83,6
|
0,2953
|
0,7047
|
83,5
|
0,2937
|
0,7063
|
83,35
| ||
|
Финляндия
|
0,2276
|
0,7724
|
81,9
|
0,2469
|
0,7531
|
81,8
|
0,2484
|
0,7516
|
81,7
| ||
|
Франция
|
0,1626
|
0,8374
|
82,7
|
0,1660
|
0,8340
|
82,8
|
0,1663
|
0,8337
|
82,6
| ||
|
Швеция
|
0,1477
|
0,8523
|
82,8
|
0,1612
|
0,8388
|
82,6
|
0,1630
|
0,8370
|
82,45
| ||
|
Швейцария
|
0,3550
|
0,6450
|
83,8
|
0,3630
|
0,6370
|
83,8
|
0,3640
|
0,6360
|
83,6
| ||
|
РФ
|
-
|
-
|
72,6
|
0,4053
|
0,5947
|
72,8
|
0,4293
|
0,5707
|
72,55
| ||
|
Страна
|
2016 год
|
2015 год
|
2014 год
| ||||||||
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
|
Доля ДМС
|
Доля гос. финансирования
|
Продолжительность жизни,
лет
| |||
|
Латвия
|
0,4536
|
0,5464
|
74,7
|
0,4299
|
0,5701
|
74,6
|
0,4033
|
0,5967
|
74,25
| ||
|
Польша
|
0,3013
|
0,6987
|
77,95
|
0,3001
|
0,6999
|
77,55
|
0,2934
|
0,7066
|
77,7
| ||
|
Чехия
|
0,1804
|
0,8196
|
79,1
|
0,1764
|
0,8236
|
78,65
|
0,1731
|
0,8269
|
78,9
| ||
|
Испания
|
0,2891
|
0,7109
|
83,4
|
0,2877
|
0,7123
|
82,9
|
0,2959
|
0,7041
|
83,3
| ||
|
Финляндия
|
0,2501
|
0,7499
|
81,5
|
0,2390
|
0,7610
|
81,55
|
0,2345
|
0,7655
|
81,25
| ||
|
Франция
|
0,1693
|
0,8307
|
82,6
|
0,2331
|
0,7669
|
82,4
|
0,2335
|
0,7665
|
82,8
| ||
|
Швеция
|
0,1660
|
0,8340
|
82,35
|
0,1667
|
0,8333
|
82,25
|
0,1663
|
0,8337
|
82,3
| ||
|
Швейцария
|
0,3722
|
0,6278
|
83,65
|
0,3664
|
0,6336
|
82,95
|
0,3678
|
0,6322
|
83,25
| ||
|
РФ
|
0,4306
|
0,5694
|
71,8
|
0,4129
|
0,5871
|
73,1
|
0,3738
|
0,6262
|
70,9
| ||
Источник: составлено авторами на основании данных [3, 14].
При проведении корреляционного анализа было составлено 12 коррелирующих пар, среди которых половина показывает взаимосвязь доли добровольного финансирования в общих расходах и средней ожидаемой продолжительности жизни при рождении. Подавляющее большинство стран показали обратную взаимосвязь показателей, которая наблюдается в Чехии, Швейцарии. Латвии, Франции, Швеции. Слабая взаимосвязь доли частного финансирования в общих расходах и средней ожидаемой продолжительности жизни при рождении наблюдается в Польше и Финляндии (табл. 2). Испания и Россия показали достаточную взаимосвязь показателей, однако ближе к низшей границе показателя (от 0,55 до 0,8).
Полученные данные пилотажного исследования не могут рассматриваться как надежные, основываясь на законе малых чисел, однако показательно описывают общую тенденцию. Маленькие выборки чаще больших дают экстремумы, поэтому для целей исследования увеличим временной интервал массива данных для Финляндии, что дает нам следующие результаты.
Таблица 2
Влияние добровольной системы финансирования здравоохранения на среднюю продолжительности жизни по странам, коэффициент корреляции
|
Кластер
|
Страна
|
Коэффициент корреляции
|
|
Обратная
взаимосвязь
|
Латвия
|
-0,1159
|
|
Чехия
|
-0,4806
| |
|
Швейцария
|
-0,4148
| |
|
Франция
|
-0,2653
| |
|
Швеция
|
-0,9406
| |
|
Слабая
взаимосвязь показателей
|
Польша
|
0,0961
|
|
Финляндия
|
0,1257
| |
|
Достаточная
взаимосвязь показателей
|
Испания
|
0,5418
|
|
Россия
|
0,5539
|
Так, при увеличении временного периода для массива данных для Финляндии были получены следующие результаты (табл. 3). Анализируя влияние доли частного финансирования здравоохранения на среднюю продолжительность жизни в Финляндии в более длительном периоде с 2000 года, то есть за последние 19 лет, выявлена достаточно тесная обратная взаимосвязь, с коэффициентом -0,738. Таким образом, увеличение частного финансирования не вносит вклад в повышение эффективности медицинского обслуживания и, как следствие, увеличение продолжительности жизни на длительном отрезке времени.
Таблица 3
Коэффициенты корреляции показателей в Финляндии за временные периоды
|
Показатели
|
за 19 лет
|
за 6 лет
|
|
Связь добровольного
финансирования услуг и средней продолжительности жизни при рождении
|
-0,738
|
-0,125
|
|
Связь государственного
финансирования услуг и средней продолжительности жизни при рождении
|
0,738
|
0,125
|
Однако стоит отметить, что при выявлении взаимосвязи за меньший временной период (с 2014 по 2019 год) были получены данные и выявлена слабая взаимосвязь показателей с коэффициентом -0,1257. В связи с тем, что в последнее время государство стремится сдерживать расходы на здравоохранение на фоне реформирования всей системы медицинского обслуживания, при этом увеличивается доля добровольного финансирования и продолжает расти средняя ожидаемая продолжительность жизни при рождении (с 81,25 до 81,9 лет в 2014 и 2019 гг. соответственно).
Резюме
Таким образом, полученные результаты анализа позволяют опровергнуть гипотезу об эффективности перехода к частному финансированию затрат на здравоохранение в стране, так как прямой взаимосвязи данных показателей не выявлено, а опыт большинства исследованных стран отражает отрицательное влияние. На основании чего можно сделать вывод, что развитие государственных форм финансирования услуг здравоохранения и других способов поддержки со стороны государства способно оказать влияние на качество медицинских услуг и, как следствие, продолжительность жизни населения страны.
В настоящее время в Российской Федерации доля частного финансирования составляет 43,0% в общих расходах на здравоохранение, что соответствует показателям развивающихся стран (Латвия – 45,3%), при этом продолжительность жизни в стране показывает разнонаправленную тенденцию за последние 5 лет и стабильно отстает от большинства стран Европейского союза.
Для Финляндии в настоящее время актуальной остается необходимость в реформировании национальной системы здравоохранения. Так, реформы, которые имели место в прошлом десятилетия, в значительной степени были постепенными и главным образом сосредоточены на изменении существующих функций без кардинального изменения структуры системы здравоохранения в целом [11]. Основные цели реформы остаются прежними:
1) централизация организационной структуры от местного до регионального (центрального) уровня;
2) сдерживание роста затрат на медицинские услуги и медикаменты;
3) расширение перечня оказываемых услуг и организаций с целью увеличения возможности осуществления выбора со стороны пациента.
В настоящее время продолжает свою реализацию реформа социальных и медицинских служб и структур (SOTE), основной целью которой является передача полномочий по организации социальных и медицинских услуг и служб спасения от муниципалитетов в ведение социальных (медицинских) служб. В ходе реализации целей реформы предполагается достижение следующих результатов:
- снизить финансовую нагрузку на муниципалитеты, повысить прозрачность налоговых поступлений на медицинское страхование,
- обеспечить более широкий доступ населения к медицинским услугам,
- сократить время ожидания медицинских услуг, получение полного спектра услуг в «одно касание»,
- усиление профилактических мер, а также доступ к медицинским услугам на более ранних стадиях заболевания, что позволит снизить время лечения и, соответственно, затраты.
В заключение можно сделать вывод, что созданная система финансирования здравоохранения в Финляндии в целом показывает свою эффективность и устойчивость, но имеет ряд проблем, которые являются причиной ее «торможения». На 2019 год в рейтинге стран по уровню здоровья нации (Healthiest Country Index, Bloomberg) Финляндия заняла 14-ю позицию, Россия – 95-е место.
Устойчивость системы здравоохранения Финляндии в период пандемии
Особо высокое значение государственная поддержка здравоохранения и других отраслей экономики приобрела в период всемирной пандемии коронавируса. Последствия влияния нового вируса COVID-19 в Финляндии в настоящее время не столь значительные, как в других странах. Так, на 1 марта 2021 года количество зарегистрированных случаев составило 56 407 чел. [12].
Однако основная нагрузка по диагностике и лечению увеличенного числа больных легла в первую очередь на муниципалитеты. Со стороны Центрального правительства в рамках финансовой поддержки были реализованы следующие мероприятия:
- в результате внесения изменений в бюджет Центрального правительства выделено дополнительно в апреле 2020 года – 547 млн евро, в мае еще 770 млн евро в виде компенсации муниципалитетам от снижения налоговых поступлений с целью поддержки оказания медицинских и социальных услуг. Однако в 2021 году возможно соответствующее снижение трансферта муниципалитетам. В целом же объем дополнительной поддержки местным властям планируется на уровне 1,4 млрд евро [13];
- прямые компенсации больничным округам посредством направления бюджетных ассигнований на возмещение дополнительных расходов, связанных с COVID-19, составили 200 млн евро;
- увеличение доли муниципалитетов в поступлениях от налога на прибыль корпораций в 2020 году на 10%;
- больничным округам было выделено 26 млн евро на закупку диагностического и медицинского оборудования;
- с 1 мая 2020 года осуществляется покрытие затрат частных медицинских организаций на проведение обследований и тестирования с целью выявления заболевших коронавирусом.
Также Правительство Финляндии приняло решение восстановить финансирование Всемирной организации здравоохранения до уровня 5,5 млн евро.
Заключение
Резюмируя, можно отметить, что механизм работы и оптимального финансирования здравоохранения является дискуссионным вопросом и подлежит дальнейшему совершенствованию с учетом опыта развитых стран. Однако можно утверждать, что система здравоохранения достигает устойчивости при сочетании различных источников финансирования при сохранении главенствующей роли государственного финансирования с учетом особенностей развития внутреннего рынка медицинских услуг.
Источники:
2. Осама Али Маер, Мун Д.В., Фатма Джиха Ответные меры на пандемию COVID-19: экономика и здравоохранение экономически развитых и развивающихся стран // Экономические отношения. – 2020. – № 4. – c. 981-998. – doi: 10.18334/eo.10.4.111083.
3. Статистические данные по странам. Официальный сайт ОЭСР. [Электронный ресурс]. URL: https://data.oecd.org/?_ga=2.27333500.1577873799.1621264036-865590479.1621264036 (дата обращения: 01.03.2021).
4. Заигралова С.В. Особенности инновационной политики в сфере здравоохранения в Российской Федерации // Вопросы инновационной экономики. – 2020. – № 1. – c. 449-456. – doi: 10.18334/vinec.10.1.41527.
5. Финляндия: профиль здоровья нации 2019. Oecd-ilibrary.org. [Электронный ресурс]. URL: https://www.oecd-ilibrary.org/social-issues-migration-health/finland-country-health-profile-2019_20656739-en (дата обращения: 02.03.2020).
6. Саган А., Томсон С. Добровольное медицинское страхование: страновой опыт. Европейская обсерватория по системам и политике здравоохранения;. [Электронный ресурс]. URL: https://www.ncbi.nlm.nih.gov/books/NBK447703/?term=health%20insurance (дата обращения: 10.03.2021).
7. Томсон С., Kutzin J., Cashin C., Jakab M. Какую роль играет добровольное медицинское страхование? Осуществление реформы финансирования здравоохранения: уроки стран с переходной экономикой. Apps.who.int. [Электронный ресурс]. URL: https://www.euro.who.int/ru/publications/abstracts/implementing-health-financing-reform-lessons-from-countries-in-transition-2010 (дата обращения: 10.03.2021).
8. Томсон С., Фубистер Т., Мосиалос Е. Финансирование здравоохранения в Европейском союзе. / Монография. Проблемы и стратегические решения. Выпуск 17. - Б. м.: Европейская Обсерватория по системам и политике здравоохранения, 2010. – 270 c.
9. Перхов В.И., Люцко В.В. Макроэкономические расходы на здравоохранение в России и за рубежом // Современные проблемы здравоохранения и медицинской статистики. – 2019. – № 2. – c. 334-343. – doi: 10.24411/2312-2935-2019-10047.
10. Лев М.Ю., Лещенко Ю.Г. Экономическая безопасность в системе здравоохранения в период пандемии COVID-19: ответная реакция государств и финансовых органов // Экономика, предпринимательство и право. – 2020. – № 6. – c. 1857-1884. – doi: 10.18334/epp.10.6.110511.
11. OECD. Finland: Country Health Profile 2019, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussls. - 2019
12. Coronavirus disease (COVID-19) Situation dashboard. Covid19.who.int. [Электронный ресурс]. URL: https://covid19.who.int/region/euro/country/fi (дата обращения: 01.03.2021).
13. Government reaches agreement on fourth supplementary budget proposal for 2020. Valtioneuvosto.fi. [Электронный ресурс]. URL: https://valtioneuvosto.fi/-/10616/hallitus-paatti-vuoden-2020-neljannesta-lisatalousarvioesityksesta?_101_INSTANCE_LZ3RQQ4vvWXR_languageId=en_US (дата обращения: 10.03.2021).
14. Макс Розер, Эстебан Ортис-Оспина и Ханна Ричи Ожидаемая продолжительность жизни. OurWorldInData.org. [Электронный ресурс]. URL: https://ourworldindata.org/life-expectancy (дата обращения: 10.03.2021).
Страница обновлена: 17.04.2024 в 04:52:14

 Россия, Москва
Россия, Москва